Motivele care duc la necesitatea unui transplant de plămâni la copii
Există numeroase afecțiuni ce pot conduce la efectuarea unui astfel de transplant:
• Fibroza chistică- Boala este provocată de o mutație la nivelul unei gene (numite CFTR), iar proteina codificată de aceasta va duce la îngroșarea secrețiilor (mucusului) din plămâni, ceea ce determină stagnarea lor acolo. Pericolul cel mai mare este reprezentat însă de germenii stocați în mucus, ce favorizează apariția infecțiilor la nivelul plămânilor
• Boala interstițială pulmonară- Este o afecțiune rară, care afectează țesutul pulmonar și spațiul dintre și din jurul pungilor de aer ai plămânilor, ducând la cicatrizarea progresivă. În aceste condiții, plămânii ajung să fie rigizi, ceea ce va afecta procesul de respirație și primirea de oxigen în sânge
• Hipertensiunea pulmonară- Există un nivel ridicat al tensiunii arteriale la nivelul plămânilor
• Cazurile severe de bronșiolită obliterantă- Bronșiolita obliterantă presupune ca niște polipi să se extindă la nivelul căilor aeriene mici. Din cauza acestora, se poate dezvolta edemul și fibroza, ce se pot extinde și la nivelul căilor aeriene mari și ale plămânilor. Această boală poate să apară din cauza unor infecții severe sau a expunerii la substanțe toxice
Citește și: Bronșiolita la copil: cauze, simptome și tratament
Opțiunea pentru un transplant pulmonar la copii intervine când se răspunde afirmativ la întrebări precum:
• Niciun alt tratament nu a funcționat pentru problema de sănătate a copilului?
• Starea i s-a alterat semnificativ?
• Dacă i se va efectua transplantul, va avea într-adevăr șansa la o viață mai bună?
Care sunt etapele ce preced transplantul
Înainte de a se stabili că transplantul este cea mai bună posibilitate pentru copil, va fi nevoie de o evaluare completă a stării sale. De exemplu, i se va evalua capacitatea pulmonară, i se vor face analize de sânge, se va vedea de cât oxigen ar avea nevoie și cât primește în prezent, se va analiza și funcționarea inimii etc..În funcție de rezultatele acestora, copilul va fi pus pe o listă de așteptare până când se va găsi un donator compatibil. Ceea ce contează este să se găsească organe compatibile în funcție de poziția pe care o au plămânii copilului, de grupa de sânge, de dimensiunea acestora.

Între timp, copilul se va afla în observație, în grija unor medici de specialități diferite, precum: pneumolog, specialist în chirurgie toracică, experți în transplant pulmonar, cardiolog și psiholog.
Ce se întâmplă în timpul transplantului
Odată ce s-au găsit plămânii compatibili, aceștia vor fi aduși în locul în care se va efectua transplantul. Intervenția chirurgicală propriu-zisă are o durată variabilă, specialiștii considerând că, în general, durează între 6 și 12 ore.
După ce echipa care se ocupă de transplant constată că plămânii transplantați încep să funcționeze, iar copilul nu este supus riscului de infecții, operația se va încheia. Pacientul va fi dus la terapie intensivă și ulterior, după o perioadă de monitorizare, va fi transferat într-un salon.
Copilul va trebui să rămână în spital cel puțin 11-14 zile după transplant.
La ce să ne așteptăm după un transplant de plămâni la copii
La fel ca un adult, și un copil va trebui să ia medicamente toată viața după transplant. Pe de o parte, este vorba despre cele anti-respingere ale noilor organe și, pe de altă parte, sunt necesare cele care îl vor proteja de infecții bacteriene, virale sau fungice. Desigur, în funcție de ceea ce decid medicii, poate să fie nevoie și de alte medicamente.
Rata medie de supraviețuire, în următorii 5 ani, după efectuarea transplantului, este de aproximativ 50%. În cazul în care intervine respingerea plămânilor, se poate recurge la un nou transplant.
Cel mai important este să se observe cât mai timpuriu dacă micuțul prezintă semnele respingerii transplantului. Simptomele variază de la caz la caz, dar în general se referă la:
• Dureri în zona organului transplantat
• Febră
• Frisoane
• Scurtarea respirației
• Dureri în tot corpul
• Reducerea semnificativă a volumului de urină eliminat
Oricare dintre acestea trebuie semnalate unui medic, în cel mai scurt timp.
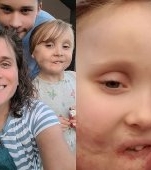
Povestea unui copil ce are nevoie de un dublu transplant pulmonar
Belle Curran (10 ani) locuiește în Pembrokeshire (Wales) și de mică se luptă cu o boală rară a plămânilor: boala interstițială. Aceasta presupune ca plămânii să devină mult mai rigizi și mai puțin spongioși decât sunt cei normali. Fetița a fost diagnosticată cu boala de când avea 2 ani, dar starea ei s-a agravat în ultima perioadă. În prezent, ea are nevoie permanent de un tub de oxigen și de o mască, se deplasează într-un scaun cu rotile și ia zilnic medicamente (cum ar fi antibiotice, medicamente anti-acide, vitamina D, medicamente antiinflamatoare etc.), unele dintre acestea având însă și efecte adverse. Printre ele se numără și diminuarea apetitului, astfel că Belle a pierdut mult în greutate.
Totodată, pe timpul nopții este conectată permanent la un ventilator, astfel încât plămânii ei să se poată odihni.
În aceste condiții, fetița nu a mers la școală încă din luna octombrie, optându-se pentru homeschooling. Mama ei spune că ar dori să o lase la școala dintr-un spital, dar că va trebui să facă ore mai scurte decât alți copii, întrucât nu rezistă efortului.
Până în prezent nu s-a găsit un donator pentru Belle, iar acest fapt se leagă, pe de o parte, de nevoia de a primi plămâni proveniți tot de la un copil (întrucât are cavitatea toracică mică) și, pe de altă parte, de legislația din Wales, care nu este încă foarte bine reglementată în privința transplantului de organe la copii. În anul 2015 s-a adus o modificare legislativă foarte importantă, în sensul în care este prevăzut ca unei persoane ce are cel puțin 18 ani și a trăit în Wales pentru cel puțin 12 luni și care a decedat acolo, să-i fie prelevate organe pentru transplant, fără a fi nevoie de acordul său prealabil sau al rudelor sale.
În plus, așa cum afirmă și mama copilului, populația din Wales nu este încă suficient de deschisă la ideea de a dona organe după decesul unei persoane, mai ales când este vorba despre cineva sub 18 ani.
Familia fetiței încearcă să-i facă situația cât mai cunoscută, iar în momentul de față donațiile pentru ea continuă. În ciuda eforturilor depuse și de diferite organizații de caritate și de sprijin pentru copiii bolnavi, nu s-a găsit încă un donator perfect compatibil. Părinții ei continuă să facă apel la capacitatea oamenilor din jur de a înțelege suferința celor au nevoie de transplant, dar și a familiilor acestora și să accepte mai ușor prelevarea organelor celor decedați pentru a se putea salva cât mai multe vieți.
Tu știai până acum detalii despre transplantul pulmonar la copii?
Citește și: Anatomia plamanilor
Surse:
www.bbc.com, www.stanfordchildrens.org, www.thoracic.org,www.uk.gofundme.com, www.walesonline.co.uk
Surse poze:
www.facebook.com











 Urmareste-ne pe Google News
Urmareste-ne pe Google News