Cauzele prolapsului uterin
Prolapsul uterin survine din următoarele cauze:
- Nașterea vaginală;
- Travaliul dificil;
- Nivelul scăzut de estrogen, ca urmare a instalării menopauzei: hormonul estrogen contribuie și la menținerea unor mușchi pelvieni puternici;
- Ridicarea repetată a greutăților;
- Constipația cronică sau forțarea pentru a putea elimina scaunul;
- Prezența tusei cronice sau a unei bronșite: creează presiune asupra zonei abdominale.

Factorii de risc pentru instalarea prolapsului uterin sunt:
- Mai multe nașteri vaginale;
- Nașterea unui bebeluș cu greutate mare;
- Vârsta înaintată la prima naștere;
- Faptul că ești supraponderală;
- Îmbătrânirea;
- O intervenție chirurgicală sau un tratament (radioterapie) în zona pelvină;
- Un istoric familial în ceea ce privește cazurile de slăbiciune a țesutului conjunctiv.
Simptomele prolapsului uterin
Înainte de a descoperi la ce să te aștepți în caz de prolaps uterin, trebuie să știi că această afecțiune are mai multe stadii, astfel:
- Stadiul I: uterul coboară până la nivelul superior al vaginului;
- Stadiul al II-lea: uterul coboară până la partea inferioară a vaginului;
- Stadiul al III-lea: o parte a uterului iese din vagin;
- Stadiul al IV-lea: uterul iese în întregime prin vagin.
În cazul formelor incipiente sau ușoare de prolaps uterin nu intervin manifestări deosebite. Însă pe măsură ce prolapsul se agravează și uterul își modifică poziția, se creează presiune asupra unor organe din zona pelvisului, precum vezica urinară sau intestinele. În aceste condiții, poți sesiza simptome precum:
- Presiune, disconfort în zona pelvisului sau în partea inferioară a spatelui;
- Senzație de greutate, de plenitudine în pelvis;
- Dificultate în eliminarea materiilor fecale;
- Simți că vezica nu se golește niciodată complet;
- Nevoia de a urina mai frecvent;
- Incontinență urinară: pierderile involuntare de urină;
- Te confrunți adesea cu infecții ale vezicii urinare;
- Dureri în timpul actului sexual;
- Dificultatea de a introduce un tampon intern;
- Senzația că este ceva care iese din vagin.

Simptomele ce însoțesc prolapsul uterin se pot agrava în anumite situații, spre exemplu: statul prelungit în picioare, când mergi mult pe jos, în caz de tuse sau strănut. Se întâmplă așa întrucât gravitația adaugă presiune asupra mușchilor pelvisului.
Tratament pentru prolaps uterin
Pentru diagnosticarea prolapsului uterin ai nevoie de o examinare pelvină. Numai așa, medicul își poate da seama dacă uterul nu mai este în poziția sa normală. De asemenea, ți se poate cere să tușești, dar și să îți încordezi mușchii din zona pelvisului. În acest mod, medicul sesizează cât de slăbiți sunt mușchii pelvieni.
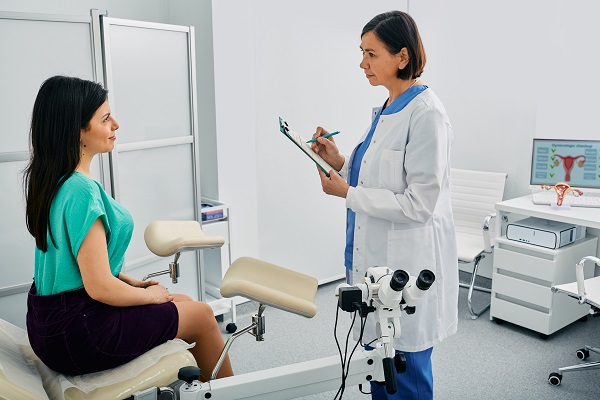
Dacă ai incontinență urinară sau simți că nu îți poți goli bine vezica, ți se poate recomanda și o citoscopie: examinarea mucoasei vezicii urinare și a uretrei (canalul ce permite scurgerea urinei).
Altă investigație utilă în diagnosticarea prolapsului uterin este și un examen RMN, cu ajutorul căruia se obține o imagine completă a organelor pelviene și a rinichilor.
În stabilirea celui mai adecvat tratament, medicul ține cont de severitatea prolapsului, de starea ta de sănătate și de intenția de a avea/de a mai avea copii pe viitor. Tratamentul pentru prolapsul uterin poate fi:
Nechirurgical (conservativ)
În vederea amânării sau evitării unei intervenții chirurgicale și a ținerii sub control a simptomelor prolapsului uterin, se poate recurge la următoarele soluții:
Autoîngrijirea
Din acest punct de vedere, trebuie să te bazezi în primul rând pe exerciții fizice pe care le efectuezi acasă. Cunoscute și sub denumirea de exerciții Kegel, acestea sunt necesare pentru întărirea mușchilor din partea inferioară a pelvisului. Ele sunt indicate mai ales dacă te confrunți cu incontinență urinară ușoară sau cu senzația de presiune în abdomen. Ca să poți face exerciții Kegel, trebuie să înveți de la un specialist cum să-ți încordezi mușchii pelvieni.
În al doilea rând, este nevoie să faci schimbări în dietă și stilul de viață, pentru a diminua riscul de apariție a constipației cronice, una dintre cauzele responsabile de apariția prolapsului uterin. Spre exemplu, străduiește-te să-ți mărești aportul de lichide și de fibre.
Nu în ultimul rând, ai grijă să-ți păstrezi o greutate corporală sănătoasă pentru a se exercita cât mai puțină presiune asupra mușchilor din zona pelviană.
Utilizarea pesarelor vaginale
Un pesar vaginal este un dispozitiv similar unei diafragme contraceptive, pe care îl introduci în vagin pentru susținerea uterului, vaginului, vezicii urinare. Poate fi confecționat din silicon, din cauciuc sau din material plastic, iar rolul său este de a ameliora anumite manifestări ce însoțesc prolapsul uterin: pe cele care țin de vezica urinară și de dificultățile/disconfortul din eliminarea scaunului.
Medicii spun că pesarele vaginale nu reprezintă un tratament propriu-zis pentru prolapsul uterin, dar că pot avea rezultate bune în timp, cu atât mai mult în situațiile în care exercițiile Kegel nu au efectele așteptate. De altfel, tot medicii sunt cei care indică forma și tipul de pesar pe care trebuie să ți-l monteze. Dacă este vorba despre un pesar cubic, poți să ți-l fixezi, să-l îndepărtezi și să îl dezinfectezi singură. Însă dacă este de alt tip, numai medicul realizează aceste demersuri, la un interval de 6-8 săptămâni.
Ține cont și de următorul aspect: odată ce ai un pesar vaginal, trebuie să mergi regulat la controale medicale pentru examinarea zonei vaginale. Acest dispozitiv poate, uneori, să irite mucoasele și chiar să provoace leziuni în peretele vaginal sau disconfort în timpul activității sexuale. În scopul evitării unor asemenea efecte, medicul indică testarea mai multor pesare vaginale până când se găsește cel mai potrivit.
Chirurgical
Printr-o intervenție chirurgicală pentru prolapsul uterin se poate îndepărta uterul sau acesta se reașează în poziția sa normală. Tehnicile utilizate în aceste scopuri sunt:
Histerectomie
Intervenția presupune scoaterea uterului și se poate efectua pe cale vaginală, abdominală, laparoscopică sau combinat: vaginal asistat laparoscopic. Pentru histerectomia abdominală se face anestezie generală, iar pentru cea vaginală se poate opta fie pentru cea generală, fie pentru rahianestezie. Aceasta din urmă se referă la introducerea unui anestezic local în apropierea măduvei spinării pentru a se anestezia nervii din partea de jos a abdomenului. În aceste condiții, rămâi trează în timpul operației, dar fără să simți durerea.
Întrucât este minim invazivă, constând, de obicei, în 3-4 incizii abdominale de 10-15 mm, prin care se introduc 2 instrumente speciale și o cameră de filmat, histerectomia laparoscopică este o variantă din ce în ce mai recomandată.

Suspensia uterină prin laparoscopie
Suspensia se realizează prin reatașarea ligamentelor pelviene de partea inferioară a uterului pentru a-l repune pe acesta în poziția firească. Intervenția poate fi pe cale abdominală sau vaginală. Dacă se efectuează pe cale abdominală, se face o incizie mică în abdomen, în spatele cervixului și se reatașează ligamentele de acesta și de uter.
La fel ca alte intervenții chirurgicale, cele pentru prolapsul uterin implică și ele anumite riscuri. Printre acestea se numără:
- Hemoragii: din această cauză poate fi nevoie de o transfuzie de sânge;
- Leziuni la nivelul nervilor, al intestinelor, al vezicii urinare sau al uretrei;
- Infecții;
- Incontinență urinară;
- Riscul de recidivă a prolapsului: riscul este mai ridicat dacă prolapsul uterin este sever, dacă ești supraponderală/obeză sau dacă ai sub 60 de ani.
Stai de vorbă cu medicul despre toate opțiunile de tratament al prolapsului uterin pentru a te asigura că înțelegi cât mai bine riscurile și beneficiile acestora. Nu mai sta pe gânduri și solicită imediat ajutor medical în oricare dintre următoarele situații:
- Ai dificultăți mari de a urina și/sau de a elimina materiile fecale;
- Sesizezi că uterul se deplasează afară din vagin;
- Când ai dureri permanente în partea inferioară a spatelui și de aceea îți este greu să stai în picioare și să mergi.
Recuperarea după operația de prolaps uterin
Cât de rapid te poți recupera depinde de tipul intervenției chirurgicale. Reține însă că ai șanse să te recuperezi mai ușor și într-un interval mai scurt dacă intervenția este minim invazivă: laparoscopică sau prin chirurgia robotică. De cele mai multe ori, în oricare dintre aceste situații, poți fi externată a doua zi după operație sau chiar în acea zi.
Recuperarea după histerectomie
Ca să poți estima timpul aproximativ de recuperare după o histerectomie pentru prolaps uterin, raportează-te la tipul intervenției, astfel:
Recuperarea după o histerectomie abdominală
În acest caz, recuperarea completă durează 6-8 săptămâni. Pentru cel puțin 6 săptămâni nu trebuie să ridici nimic foarte greu: care să depășească 9 kg. Nu te apuca să faci treburi casnice, precum datul cu aspiratorul, până când medicul nu îți spune că ai voie. De asemenea, evită activitatea sexuală pentru cel puțin 6 săptămâni și nu introduce tampoane în vagin.
Recuperarea după o histerectomie vaginală laparoscopică
În general, recuperarea durează aprox. 2 săptămâni. Nu ai de suferit din cauza durerilor mari, dar poți simți un ușor disconfort în zonele cu incizii. Cu toate acestea, pentru a fi în deplină siguranță, ține seama de sfaturile de mai jos:
- Nu te forța să ridici obiecte grele;
- Nu te implica în activități casnice solicitante;
- Urcă scările încet și încearcă să faci o pauză după câteva trepte;
- Evită constipația;
- Nu utiliza tampoane interne sau dușuri vaginale.
Indiferent de tipul de histerectomie, ia cât mai repede legătura cu medicul dacă:
- Ai frisoane și faci febră (peste 38);
- Ai sângerare vaginală;
- Ai o scurgere vaginală cu miros dezagreabil;
- Ai senzație de arsură la urinare;
- Ai dureri abdominale și/sau balonări severe;
- Suferi din cauza grețurilor și a vărsăturilor;
- Sesizezi, la locul inciziei, roșeață și/sau inflamație;
- Ai dureri în piept și dificultăți în respirație.
Recuperarea după suspensia uterină prin laparoscopie
La fel ca în cazul histerectomiei, perioada de recuperare variază în funcție de tipul intervenției chirurgicale:
- Dacă se realizează abdominal: ai nevoie de 4-6 săptămâni pentru recuperarea completă;
- Dacă se realizează vaginal sau laparoscopic: sunt necesare 1-2 săptămâni pentru recuperare.
Pentru a te recupera cât mai bine, urmează și aceste sfaturi:
- Odihnește-te de fiecare dată când te simți obosită;
- Mergi pe jos zilnic: străduiește-te ca în fiecare zi să mărești câte puțin distanța pe care o parcurgi;
- Abține-te să ridici ceva care te determină să te forțezi;
- Nu te implica în activități fizice intense: cum ar fi mersul pe bicicletă, jogging-ul, gimnastica aerobică;
- Nu recurge la tampoane interne și la dușuri vaginale;
- Încearcă să previi constipația și nu te forța în momentul în care elimini scaunul;
- Poartă îmbrăcăminte cât mai lejeră și evită centurile, astfel încât să nu se creeze presiune asupra zonei abdominale.
Exerciții recomandate în cazul prolapsului uterin
Medicii recomandă, pentru ameliorarea simptomelor neplăcute ce însoțesc prolapsul uterin în stadiile I-III, efectuarea exercițiilor Kegel. În anumite situații, ele previn ca uterul să coboare prea mult spre vagin.
Pașii necesari pentru o sesiune de exerciții Kegel sunt:
- Stai întinsă pe o suprafață plană, avâng grijă ca tălpile să fie bine fixate pe podea și ținând picioarele ușor depărtate;
- Îndoaie genunchii și menține-ți tălpile fixate pe podea sau pe pat;
- Încordează și relaxează mușchii din zona vaginului și a anusului, astfel încât să existe senzația de „strângere” și ridicare: nu trebuie ca abdomenul să fie contractat, să strângi fesele sau să-ți ții respirația, lăsând doar mușchii pelvieni să lucreze;
- Menține fiecare contracție cam 3 secunde;
- Urmează faza de relaxare, ce durează alte 3 secunde;
- Repetă de 10 ori.
Pentru cele mai bune rezultate, efectuează în fiecare zi aceste exerciții, mărind timpul de încordare a mușchilor cu câte o secundă, până când ajungi la 10 secunde. Timpul de relaxare trebuie să fie tot de 10 secunde. Obiectivul tău este să faci exercițiile în serii de câte 3-4 seturi cu câte 10 contracții, repetând de 3 ori pe zi, timp de 6 luni. După aceea poți să reduci frecvența exercițiilor, limitându-te la o singură dată pe zi.
O soluție rapidă de ameliorare a durerilor sau a scurgerilor involuntare de urină când strănuți, când tușești sau când râzi, este să procedezi așa: urmează procedura descrisă anterior, încordând și relaxând mușchii timp de 1 secundă. Repetă de 10 ori.
În afară de exercițiile Kegel, raportându-se la severitatea prolapsului uterin, medicul îți poate indica să ocolești activități fizice precum ridicarea greutăților, aerobicul, săriturile.
Poți să reduci riscul de a avea suferit din pricina prolapsului uterin luând și măsurile de mai jos:
- Menține-ți o greutate normală;
- Nu fuma: pentru a reduce riscul de tuse cronică și de creare a unei presiuni suplimentare asupra mușchilor din zona pelvisului;
- Scapă de constipație și nu te forța când elimini materiile fecale;
- Folosește tehnicile corecte pentru a ridica obiecte grele.
Referitor la cum trebuie să procedezi, pentru a evita prolapsul uterin, când ai de ridicat obiecte cu greutate mare, nu neglija nici următoarele sfaturi:
- Nu încerca să ridici obiecte care sunt prea grele pentru tine;
- Nu ridica obiecte grele deasupra nivelului taliei;
- Ca să ridici un obiect mai jos decât nivelul taliei procedează așa: menține spatele drept, îndoaie genunchii. Nu te apleca ținându-i drepți;
- Când ai de ridicat o greutate, plasează-ți picioarele în față și în spate, ca și cum vrei să faci un pas mare;
- Dacă vrei să ridici un obiect greu de pe o masă, mai întâi adu-l spre marginea mesei, ca să fie cât mai aproape de tine: îndoaie bine genunchii, folosește-ți picioarele pentru a ridica obiectul respectiv;
- Dacă trebuie să te deplasezi ducând obiecte grele: ține obiectul cât mai aproape de corpul tău, cu brațele îndoite, menținându-ți mușchii abdominali bine încordați. După aceea poți face pași mici;
- Când ridici un obiect greu deasupra capului: ține pieptul în față și încordează bine mușchii abdominali.
Surse foto: istockphoto.com, youtube.com
Surse articol: everydayhealth.com, healthline.com, hopkinsmedicine.org, mayoclinic.org, my.clevandclinic.org, myhealth.alberta.ca, ncbi.nlm.nih.gov, nice.org.uk, sfatulmedicului.ro, saintlukeskc.org, webmd.com











 Urmareste-ne pe Google News
Urmareste-ne pe Google News