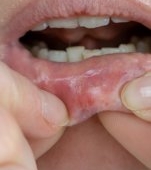
Deși asociată în trecut cu stigmat social și frică, astăzi boala este bine înțeleasă, diagnosticabilă și tratabilă. Ea afectează în principal pielea, nervii periferici, mucoasa tractului respirator superior și, în cazuri avansate, ochii și alte organe. În absența tratamentului, poate conduce la leziuni cutanate, deformări și pierderea sensibilității, dar cu terapia adecvată, evoluția poate fi stopată și recuperarea poate fi completă.
Boala Hansen se caracterizează printr-o evoluție lentă. Perioada de incubație este lungă, variind de la câteva luni până la peste cinci ani, ceea ce face identificarea timpurie mai dificilă. Simptomele inițiale pot fi subtile, precum zone de piele amorțite, senzație redusă la temperatură sau ușoare schimbări de culoare ale pielii. Din acest motiv, diagnosticarea timpurie depinde adesea de vigilența pacientului și de evaluarea medicală atentă.
Deși lepra a fost asociată în mod tradițional cu marginalizarea socială, astăzi boala Hansen nu este contagioasă în condiții normale și poate fi prevenită și tratată eficient. Medicii recomandă ca persoanele expuse sau care prezintă simptome să se adreseze imediat unui specialist, pentru a primi un diagnostic corect și a începe tratamentul cât mai rapid. Intervenția medicală precoce reduce riscul de complicații și limitează transmiterea bacteriei în comunitate.
Înțelegerea corectă a bolii ajută la demontarea miturilor, încurajează diagnosticul timpuriu și sprijină persoanele afectate să primească tratament fără stigmatizare.
Ce este boala Hansen?
Boala Hansen, sau lepră, este o infecție cronică cauzată de Mycobacterium leprae, o bacterie care afectează pielea și nervii periferici. Aceasta se caracterizează printr-o evoluție lentă și, dacă nu este tratată, poate determina leziuni cutanate, pierderea sensibilității și, în forme severe, deformări ale membrelor și afectarea funcțiilor motorii. Bacteria se dezvoltă foarte lent, ceea ce explică perioada de incubație îndelungată, care poate dura între cinci și zece ani, înainte ca simptomele să devină evidente.
Boala Hansen afectează în special pielea și nervii periferici, însă poate afecta și mucoasa tractului respirator superior, ochii și organele interne, în formele neglijate. Leziunile cutanate apar adesea ca pete palide sau ușor depigmentate, cu pierderea sensibilității la durere, temperatură și atingere. Datorită afectării nervilor, pacienții pot dezvolta slăbiciune musculară și pierderi de funcție motorie, care, netratate, pot conduce la deformări și dizabilități permanente.
Există două forme principale ale bolii Hansen: paucibacilară și multibacilară. Forma paucibacilară este mai ușoară, cu leziuni cutanate limitate și transmitere redusă, în timp ce forma multibacilară implică un număr mai mare de leziuni, o încărcătură bacteriană crescută și un risc mai mare de complicații și transmitere. Diagnosticul diferențial între aceste forme este esențial pentru alegerea tratamentului adecvat.
Transmiterea bacteriei se realizează, de regulă, prin contact prelungit cu secreții nazale sau orale ale unei persoane infectate, iar riscul de infectare este mai mare în comunitățile cu expunere prelungită și condiții socioeconomice precare. Deși infecția se poate răspândi, boala Hansen nu este extrem de contagioasă, iar detectarea timpurie și tratamentul cu antibiotice specifice pot întrerupe transmiterea și preveni dizabilitățile.
Boala Hansen rămâne o afecțiune medicală gravă dacă nu este tratată, însă progresul în diagnostic și terapia antibiotică a transformat prognosticul. Astăzi, pacienții tratați corespunzător pot duce o viață normală, fără transmitere către alții și fără complicații permanente, subliniind importanța recunoașterii simptomelor și a intervenției medicale rapide.
Cauzele bolii Hansen
Așa cum am menționat mai devreme, boala Hansen este cauzată de bacteria Mycobacterium leprae, un agent patogen capabil să infecteze pielea, nervii periferici și, în anumite cazuri, mucoasa tractului respirator superior. Această bacterie se caracterizează printr-o creștere extrem de lentă, ceea ce explică perioada lungă de incubație, care poate varia între cinci și zece ani înainte ca simptomele să devină evidente. Lentitudinea multiplicării bacteriei contribuie și la evoluția cronică a bolii, permițând organismului să tolereze infecția timp îndelungat fără semne evidente.
Transmiterea Mycobacterium leprae se realizează, în general, prin contact prelungit cu secrețiile respiratorii ale unei persoane infectate. Aceasta înseamnă că simpla apropiere ocazională nu este suficientă pentru transmitere; expunerea repetată, de lungă durată, crește riscul infectării. Comunitățile în care locuiesc mai multe persoane în spații restrânse și cu condiții igienice precare au o rată mai mare de transmitere, ceea ce explică distribuția geografică specifică a bolii Hansen în anumite regiuni ale lumii.
Alți factori care contribuie la apariția bolii includ vulnerabilitatea individuală a sistemului imunitar. Persoanele cu imunitate redusă sunt mai susceptibile la dezvoltarea formelor clinice ale bolii. Sistemul imunitar joacă un rol esențial în controlul replicării bacteriei și în limitarea răspândirii acesteia în organism. Astfel, diferențele între formele paucibacilare și multibacilare ale bolii Hansen depind în mare măsură de răspunsul imun al pacientului: cei cu un răspuns imun mai eficient dezvoltă forme mai ușoare și localizate, în timp ce pacienții cu imunitate compromisă pot dezvolta forme severe, cu leziuni multiple și complicații.
Există, de asemenea, studii care sugerează că factorii genetici pot influența susceptibilitatea la infecție. Anumite variații genetice pot determina o predispoziție mai mare la dezvoltarea bolii sau la manifestarea formelor severe. Aceasta explică de ce, în comunități expuse, doar unii indivizi dezvoltă boala în timp ce alții rămân sănătoși, chiar în condiții similare de contact cu bacteriile.
În plus, condițiile socioeconomice și de mediu pot facilita răspândirea bacteriei. Lipsa accesului la servicii medicale, locuințele aglomerate, igiena precară și alimentația inadecvată pot contribui indirect la dezvoltarea bolii, deoarece acestea afectează capacitatea organismului de a lupta împotriva infecției.
Astfel, cauzele bolii Hansen reprezintă o combinație între prezența bacteriei Mycobacterium leprae, expunerea prelungită la aceasta, vulnerabilitatea imunologică a gazdei, factori genetici și condiții socioeconomice. Înțelegerea acestor cauze este esențială pentru prevenție, diagnostic precoce și management corect al bolii, reducând riscul de complicații și transmitere.
Simptomele bolii Hansen
Boala Hansen se manifestă printr-o varietate de simptome, care apar de obicei lent și evoluează treptat, pe măsură ce bacteria Mycobacterium leprae afectează pielea și nervii periferici. Primele semne pot fi subtile și adesea trec neobservate, ceea ce face diagnosticarea timpurie mai dificilă. Cel mai frecvent simptom inițial este apariția unor pete sau leziuni cutanate de culoare mai deschisă sau ușor depigmentate, cu margini clare. Aceste leziuni pot fi plate sau ușor ridicate și prezintă adesea pierdere de sensibilitate la durere, atingere sau temperatură, semn clar al afectării nervilor periferici.
Pe măsură ce boala progresează, simptomele cutanate se pot multiplica, iar zonele afectate pot deveni mai evidente. În unele cazuri, pielea devine mai groasă sau mai uscată, iar leziunile pot dezvolta senzație de amorțeală. Din cauza pierderii sensibilității, pacienții pot să nu observe traumatisme minore, arsuri sau tăieturi, ceea ce poate conduce la complicații secundare, infecții și, în forme avansate, la deformări ale mâinilor, picioarelor sau feței.
Un alt grup important de simptome este legat de afectarea nervilor periferici, care poate provoca slăbiciune musculară și pierderea controlului asupra anumitor mișcări. Pacienții pot observa dificultăți în prinderea obiectelor, pierderea tonusului muscular sau slăbiciune progresivă la nivelul membrelor. Aceasta afectare nervoasă este responsabilă pentru deformările tipice ale bolii Hansen în cazurile netratate, precum „degetele în cârlig” sau colapsul tălpilor și mâinilor.
Simptomele pot fi însoțite de senzații anormale, cum ar fi furnicături, amorțeli sau dureri intermitente, mai ales la nivelul extremităților. Aceste manifestări indică afectarea fibrelor nervoase sensibile și necesită atenție medicală imediată, deoarece progresia necontrolată poate conduce la complicații permanente.
În formele severe, boala Hansen poate afecta și mucoasa tractului respirator superior, ochii sau alte organe, provocând uscăciune oculară, scăderea vederii sau dificultăți respiratorii. Apariția acestor simptome sistemice este mai rară, dar indică progresia bolii și necesită tratament prompt.
Este important de reținut că simptomele bolii Hansen apar treptat, iar recunoașterea lor timpurie este esențială pentru prevenirea complicațiilor. Consultul medical imediat la apariția leziunilor cutanate suspecte, pierderea sensibilității sau slăbiciunea musculară poate salva funcțiile nervoase și reduce riscul deformărilor permanente, subliniind importanța diagnosticării precoce și a tratamentului adecvat.
Tratamentul bolii Hansen
Tratamentul bolii Hansen s-a transformat semnificativ în ultimele decenii, datorită descoperirii antibioticelor eficiente împotriva bacteriei Mycobacterium leprae. Astăzi, boala este complet tratabilă, iar terapiile moderne permit vindecarea fără complicații majore, dacă intervenția începe la timp. Schema standard utilizată este tratamentul multidrog (MDT – multidrug therapy), recomandată de Organizația Mondială a Sănătății, care combină mai multe antibiotice pentru a eradica complet bacteria și a preveni dezvoltarea rezistenței.
Tratamentul MDT variază în funcție de forma bolii. Pentru forma paucibacilară, mai ușoară, se utilizează de obicei un antibiotic pe cale orală, cum ar fi rifampicina, asociat cu dapsonă, timp de aproximativ șase luni. În formele multibacilare, mai severe și cu încărcătură bacteriană crescută, schema implică combinația de rifampicină, dapsonă și clofazimin, administrată timp de 12 luni sau mai mult, în funcție de evoluția pacientului. Această abordare asigură eliminarea completă a bacteriei și reduce riscul de recidivă.
Pe lângă antibiotice, tratamentul bolii Hansen poate include îngrijirea complicațiilor nervoase și a leziunilor cutanate. Pacienții cu afectare severă a nervilor pot necesita terapie fizică pentru a menține tonusul muscular și mobilitatea articulațiilor. De asemenea, medicul poate recomanda pansamente și îngrijirea rănilor pentru prevenirea infecțiilor secundare sau a leziunilor cauzate de pierderea sensibilității.
În cazurile cu inflamație acută sau reacții leproase (cum ar fi tipul 1 sau tipul 2), se pot administra corticosteroizi sau alte medicamente antiinflamatoare pentru a reduce durerea, prevenind astfel deteriorarea funcțiilor motorii și senzitive. Intervenția promptă în aceste situații este crucială pentru păstrarea integrității nervilor și prevenirea deformărilor.
Educația pacientului joacă, de asemenea, un rol esențial. Pacienții trebuie să înțeleagă importanța administrării complete a medicamentelor, chiar dacă simptomele dispar rapid, pentru a evita recidiva și rezistența bacteriană. Monitorizarea regulată în timpul tratamentului permite ajustarea terapiei și prevenirea complicațiilor pe termen lung.
În concluzie, tratamentul bolii Hansen combină antibiotice specifice, îngrijirea complicațiilor și suportul pentru menținerea funcțiilor nervoase. Intervenția timpurie și respectarea completă a schemei terapeutice garantează vindecarea, protejează pacientul de dizabilități permanente și limitează răspândirea bolii în comunitate.
Cum se transmite boala Hansen?
Spre deosebire de multe alte boli infecțioase, boala Hansen nu este extrem de contagioasă, iar simpla apropiere ocazională nu este suficientă pentru infectare. Riscul de transmitere crește însă în comunitățile cu locuințe aglomerate, igienă precară și expunere repetată la persoanele bolnave.
Bacteria se poate răspândi prin picături respiratorii eliminate la tuse sau strănut, iar contactul cu pielea persoanelor infectate cu leziuni deschise poate reprezenta, de asemenea, un vector de transmitere, deși acest mod este mai puțin frecvent. Perioada de incubație a bolii este foarte lungă, variind între cinci și zece ani, ceea ce înseamnă că simptomele pot apărea mult timp după expunere. Această caracteristică face detectarea timpurie dificilă și poate explica apariția bolii în comunități în care pare că nu există transmitere activă recentă.
Vulnerabilitatea individuală joacă un rol important în transmitere. Persoanele cu imunitate redusă sau cu anumite predispoziții genetice sunt mai susceptibile să dezvolte boala după expunere. De exemplu, copiii, vârstnicii sau cei cu afecțiuni cronice pot avea un risc mai mare de infectare și de evoluție severă. În schimb, indivizii cu imunitate puternică pot fi expuși la bacterie, dar organismul lor poate împiedica dezvoltarea bolii.
Factori socioeconomici și de mediu contribuie de asemenea la răspândirea bolii Hansen. Locuințele aglomerate, igiena precară, lipsa accesului la servicii medicale și alimentația inadecvată cresc riscul de infectare și de transmitere în comunități. De aceea, prevenția nu constă doar în tratament, ci și în măsuri sociale și sanitare, care limitează contactul cu bacteriile și îmbunătățesc condițiile de viață.
Deși boala Hansen are o perioadă lungă de incubație și transmitere lentă, detectarea și tratarea timpurie a pacienților infectați elimină sursa de bacterii și reduce considerabil riscul de răspândire. Prin urmare, educația privind simptomele, diagnosticarea rapidă și izolarea temporară a cazurilor confirmate sunt strategii esențiale pentru controlul bolii în comunitate.
Boala Hansen, deși asociată în trecut cu frică și stigmatizare, este astăzi o afecțiune tratabilă și controlabilă. Înțelegerea modului de transmitere, recunoașterea simptomelor și accesul la tratament permit vindecarea completă și prevenirea complicațiilor. Igiena corespunzătoare, monitorizarea atentă a sănătății și intervenția medicală timpurie reduc semnificativ riscul de răspândire în comunități. Cu măsurile potrivite și respectarea tratamentului, persoanele afectate pot duce o viață normală și pot preveni dizabilitățile permanente, subliniind importanța conștientizării și educației medicale.










 Urmareste-ne pe Google News
Urmareste-ne pe Google News