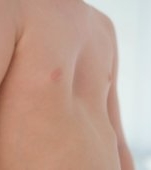
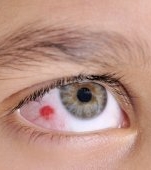
Cauzele pioderma gangrenosum
Pioderma gangrenosă (PG) este o afecțiune cutanată rară, dureroasă și cu evoluție rapidă, caracterizată prin ulcerații, care apar adesea sub forma unor mici pustule sau noduli care se transformă în ulcere mari, necrotice.
Cauza exactă a PG nu este pe deplin înțeleasă, dar este considerată a fi o afecțiune autoinflamatorie în care sistemul imunitar al organismului atacă propria piele. Cauzele pot fi clasificate în câteva grupe mari: factori imunitari, boli sistemice, traume și medicamente.
1. Disfuncția sistemului imunitar
Se consideră că cauza principală a piodermitei gangrenoase este o reacție anormală a sistemului imunitar. În cazul piodermei gangrenose, globulele albe din sânge, în special neutrofilele, reacționează excesiv și se acumulează în piele, provocând inflamație și distrugerea țesuturilor. Această reacție imunitară hiperactivă poate fi declanșată de leziuni cutanate minore sau de infecții, dar în cazul PG, chiar și cele mai mici iritații pot provoca o reacție inflamatorie disproporționată.
Această dereglare imunitară explică de ce pioderma gangrenosă se agravează adesea după traume minore, un fenomen numit patergie, în care pielea se ulcerează în urma zgârieturilor, injecțiilor sau procedurilor chirurgicale. De asemenea, subliniază motivul pentru care tratamentele implică adesea medicamente imunosupresoare, cum ar fi corticosteroizii sau medicamentele biologice.
2. Asocierea cu afecțiuni sistemice
pioderma gangrenosă apare frecvent în asociere cu afecțiuni sistemice subiacente. Aproximativ 50% dintre pacienții cu pioderma gangrenosă suferă de boli autoimune sau inflamatorii, ceea ce sugerează o legătură strânsă între inflamația sistemică și leziunile cutanate. Printre afecțiunile asociate frecvente se numără:
- Boli inflamatorii intestinale, precum boala Crohn sau colita ulcerativă. Inflamația intestinală cronică poate declanșa reacții cutanate mediate imun.
- Artrita reumatoidă sau alte afecțiuni autoimune ale articulațiilor, care reflectă un sistem imunitar hiperactiv care poate ataca multiple țesuturi.
- Boli hematologice, inclusiv leucemie, sindroame mielodisplazice sau gammopatii monoclonale, care pot altera funcția imunitară și comportamentul neutrofilelor.
Prezența acestor boli crește riscul de pioderma gangrenosă și adesea o face mai severă sau recurentă.
3. Traumatisme și leziuni cutanate
Deși nu reprezintă cauza principală, traumatismele cutanate pot declanșa sau agrava pioderma gangrenosă la persoanele predispuse. Chiar și leziunile minore, precum înțepăturile de insecte, zgârieturile sau rănile chirurgicale, pot declanșa un ciclu de inflamație și ulcerație. Acesta este fenomenul de patergie menționat mai sus. El demonstrează că pioderma gangrenosă nu este pur și simplu o infecție, ci o reacție anormală a sistemului imunitar la leziuni, care duce la distrugerea țesuturilor în loc de vindecare.
4. Medicamente și factori declanșatori externi
S-a raportat că anumite medicamente pot declanșa sau agrava pioderma gangrenosă, de obicei la persoanele cu o predispoziție preexistentă. Medicamentele care pot provoca modificări ale sistemului imunitar, precum factorii de stimulare a coloniilor de granulocite (G-CSF), unele medicamente biologice sau inhibitorii punctelor de control imunitar, au fost ocazional asociate cu apariția sau agravarea leziunilor de piodermie gangrenosă.
Alți factori declanșatori externi includ infecțiile care stimulează indirect sistemul imunitar sau provoacă traume minore, dar infecțiile în sine sunt rareori cauza principală. În majoritatea cazurilor, leziunile pioderma gangrenose sunt sterile, ceea ce înseamnă că niciun bacterie nu provoacă direct ulcerația.
Simptomele pioderma gangrenosum
Simptome cauzate de disfuncția sistemului imunitar
Mecanismul principal care stă la baza piodermiei gangrenose este o reacție imunitară anormală, care implică în special neutrofilele, care atacă pielea și țesuturile subiacente. Acest lucru duce la:
- Leziuni cutanate cu evoluție rapidă: mici umflături roșii, pustule sau noduli care se transformă rapid în ulcere deschise.
- Ulcere dureroase: zona afectată devine adesea extrem de sensibilă la atingere, produce o senzație de arsură sau o durere pulsatilă, chiar înainte de apariția ulcerațiilor vizibile.
- Inflamație în jurul leziunii: pielea din jurul ulcerului poate fi roșie, umflată și caldă din cauza activității imunitare continue.
- Aspect purulent fără infecție: ulcerele conțin adesea material asemănător puroiului, dar culturile bacteriene sunt de obicei negative, deoarece PG nu este cauzată de o infecție.
Aceste simptome determinate de sistemul imunitar sunt esențiale pentru pioderma gangrenosă și o disting de infecțiile cutanate obișnuite
Simptome declanșate de traume (patergie)
La mulți pacienți, leziunile cutanate minore, precum zgârieturile, mușcăturile de insecte, inciziile chirurgicale sau injecțiile, pot provoca pioderma gangrenosă. Simptomele includ:
- Formarea rapidă a ulcerelor la locul leziunii: o mică zgârietură sau o înțepătură de ac se poate transforma într-un ulcer profund în câteva zile.
- Inflamație exagerată: țesutul înconjurător poate deveni intens roșu, umflat sau ferm.
- Leziuni care se extind: ulcerația se poate mări rapid, ajungând uneori la câțiva centimetri în diametru.
Patergia evidențiază sensibilitatea pielii afectate de pioderma gangrenosă și explică de ce măsurile de protecție sunt importante.
Simptome asociate cu afecțiuni sistemice subiacente
pioderma gangrenoasă apare adesea în asociere cu afecțiuni sistemice precum boala inflamatorie intestinală, artrita reumatoidă sau tulburările hematologice. În aceste cazuri, simptomele cutanate pot apărea alături de alte semne:
- Ulcere cronice sau recurente: Pacienții cu boală inflamatorie intestinală pot observa o agravare a leziunilor de piodermie gangrenoasă în timpul exacerbărilor bolii intestinale.
- Leziuni multiple: Persoanele cu tulburări autoimune dezvoltă adesea piodermită gangrenoasă în mai multe zone ale corpului.
- Vindecare întârziată: Ulcerele pot persista săptămâni sau luni și răspund slab la îngrijirea convențională a rănilor.
Implicarea bolilor sistemice poate provoca, de asemenea, simptome generale precum oboseală, stare de rău sau dureri articulare, reflectând procesul inflamator subiacent.
Alte caracteristici
Printre simptomele suplimentare ale piodermitei gangrenoase se numără:
- Margini neregulate ale ulcerului: marginile sunt adesea ridicate, subminate sau de culoare violetă.
- Cruste sau necroză: patul ulcerului poate prezenta țesut mort sau un aspect întunecat, asemănător unei cruste.
- Localizare preferențială: pioderma gangrenoasă afectează frecvent picioarele, în special tibia, dar poate apărea și pe brațe, trunchi sau la locul intervențiilor chirurgicale.
- Progresie rapidă: Leziunile se pot extinde rapid, uneori dublându-și dimensiunea în câteva zile.
Deoarece ulcerele de piodermie gangrenoasă sunt dureroase și se extind rapid, recunoașterea precoce este esențială pentru a preveni complicații precum infecția secundară sau pierderea extinsă de țesut.
Diagnosticul pioderma gangrenosum
1. Examinarea clinică
Primul pas în diagnosticare este o evaluare vizuală și fizică amănunțită a leziunilor cutanate. Medicul va căuta semne caracteristice, precum:
- Ulcere cu evoluție rapidă, cu margini neregulate, ridicate sau violacee
- Leziuni dureroase și sensibile la palpare, care progresează rapid
- Prezența patergiei, în care un traumatism cutanat minor declanșează apariția de noi ulcere
Se ia în considerare și localizarea ulcerelor; piodermita gangrenoasă afectează de obicei picioarele, în special tibia, dar poate apărea și în alte zone.
2. Istoricul medical al pacientului
Un istoric medical detaliat ajută la identificarea factorilor de risc și a afecțiunilor subiacente. Medicii pun întrebări cu privire la:
- Leziuni recente, intervenții chirurgicale sau înțepături de insecte care ar fi putut declanșa leziunile
- Antecedente de boli autoimune sau inflamatorii, precum boala inflamatorie intestinală, artrita reumatoidă sau afecțiuni hematologice
- Leziuni cutanate anterioare sau ulcere recurente
Această etapă este esențială, deoarece piodermita gangrenosă este adesea asociată cu afecțiuni sistemice, iar identificarea acestor legături poate ghida diagnosticul și tratamentul.
3. Analize de laborator
Analizele de laborator sunt utilizate în principal pentru a exclude infecțiile sau alte cauze ale ulcerelor cutanate, întrucât leziunile de piodermită gangrenosă sunt de obicei sterile. Acestea pot include:
- Analize de sânge pentru depistarea inflamației (număr crescut de leucocite, proteina C-reactivă sau viteza de sedimentare a eritrocitelor)
- Culturi bacteriene, fungice și virale pentru a exclude cauzele infecțioase
- Teste pentru afecțiuni sistemice subiacente, cum ar fi markerii autoimuni sau hemoleucograma completă, în funcție de istoricul medical al pacientului
Deși testele de laborator nu confirmă direct piodermita gangrenosă, ele ajută la excluderea altor afecțiuni care provoacă ulcere.
4. Biopsia cutanată
Se poate efectua o biopsie cutanată pentru a confirma diagnosticul. O mică probă de piele afectată este examinată la microscop pentru a identifica:
- Infiltrație neutrofilică în derm (acumulare de leucocite)
- Distrugerea țesutului și inflamație fără semne de infecție
Tratamentul pioderma gangrenosum
Terapia imunosupresivă
Deoarece piodermita gangrenosă este determinată de hiperactivitatea sistemului imunitar, medicamentele imunosupresive constituie pilonul principal al tratamentului:
- Corticosteroizi: Aceștia reprezintă adesea terapia de primă linie, fiind aplicați sub formă de creme topice pentru leziunile mici sau administrați pe cale orală în cazul ulcerelor mai severe. Aceștia contribuie la reducerea rapidă a inflamației.
- Ciclosporina: Un medicament puternic imunosupresor utilizat în cazurile moderate până la severe, în special atunci când corticosteroizii singuri sunt insuficienți.
- Agenți biologici: Medicamente precum inhibitorii factorului de necroză tumorală (TNF) sau inhibitorii interleukinei sunt uneori utilizați pentru piodermita gangrenoasă rezistentă sau cronică, în special la pacienții cu afecțiuni autoimune asociate, cum ar fi boala inflamatorie intestinală.
Scopul acestor terapii este de a opri progresia ulcerelor și de a preveni apariția de noi leziuni.
Îngrijirea plăgilor
Îngrijirea corespunzătoare a plăgilor este esențială pentru a favoriza vindecarea și a preveni infecțiile secundare:
- Curățarea delicată cu soluții ușoare; evitați frecarea agresivă, care poate provoca patergie.
- Pansamente neadezive pentru a proteja ulcerul, menținându-l în același timp umed, ceea ce favorizează refacerea țesuturilor.
- Gestionarea durerii, întrucât ulcerele pot fi extrem de sensibile.
Deși antibioticele nu sunt utilizate pentru tratarea bolii de bază, acestea pot fi administrate în cazul apariției unei infecții bacteriene secundare.
Tratamentul afecțiunilor sistemice subiacente
Deoarece piodermita gangrenoasă apare adesea în asociere cu boli autoimune sau inflamatorii, gestionarea acestor afecțiuni este esențială:
- Boli inflamatorii intestinale: Controlul inflamației intestinale poate reduce recidivele piodermitei gangrenoase.
- Artrita reumatoidă sau alte afecțiuni autoimune: Terapiile adecvate de modificare a evoluției bolii pot ajuta la prevenirea apariției de noi ulcere.
- Afecțiuni hematologice: Tratarea afecțiunii sanguine poate ameliora leziunile cutanate.
Abordarea cauzei principale reduce adesea recurența și îmbunătățește rezultatele generale.
Durerea și tratamentul de susținere
Ulcerele asociate cu piodermita gangrenoasă sunt extrem de dureroase, de aceea îngrijirea de susținere este importantă:
- Analgezice pentru controlul durerii
- Terapie compresivă sau ridicarea picioarelor, în cazul în care ulcerele se află la nivelul extremităților inferioare, pentru a reduce umflăturile
- Optimizarea alimentației, întrucât deficiențele de proteine și vitamine pot încetini vindecarea
Intervenții chirurgicale (utilizate cu precauție)
Intervențiile chirurgicale sunt, în general, evitate, cu excepția cazurilor în care sunt necesare, deoarece piodermita gangrenoasă se poate agrava în urma unui traumatism (patergie). În unele cazuri, se poate lua în considerare o intervenție chirurgicală minoră numai după ce inflamația este bine controlată cu ajutorul terapiei imunosupresive.
Prevenția pioderma gangrenosum
Gestionarea afecțiunilor subiacente
Una dintre cele mai importante măsuri preventive este controlul adecvat al afecțiunilor sistemice asociate. Pioderma gangrenosă este adesea asociată cu afecțiuni precum boala inflamatorie intestinală, artrita reumatoidă sau tulburările sanguine. Gestionarea adecvată a acestor afecțiuni poate:
- reduce inflamația din organism
- scădea riscul formării ulcerelor cutanate
- reduce șansele de recurență
Consultările medicale regulate și respectarea tratamentelor prescrise joacă un rol esențial în acest sens.
Evitarea traumatismelor cutanate
Datorită unui fenomen numit „patergie”, chiar și leziunile cutanate minore pot declanșa piodermita gangrenosă la persoanele predispuse. Prin urmare, prevenirea traumatismelor este esențială. Aceasta include:
- evitarea, pe cât posibil, a procedurilor cutanate inutile
- protejarea pielii împotriva tăieturilor, zgârieturilor și înțepăturilor de insecte
- prevenirea cu atenție a injecțiilor sau a intervențiilor chirurgicale
Chiar și leziunile minore trebuie luate în serios și tratate prompt pentru a preveni complicațiile.
Tratarea precoce a leziunilor cutanate suspecte
Recunoașterea semnelor precoce, precum mici umflături dureroase, pustule sau leziuni care se modifică rapid și solicitarea promptă a asistenței medicale pot contribui la prevenirea evoluției acestora către ulcere extinse. Intervenția precoce:
- poate împiedica agravarea leziunii
- poate reduce afectarea țesuturilor
- poate scurta durata vindecării
Amânarea tratamentului duce adesea la apariția unor ulcere mai severe și mai greu de tratat.
Îngrijirea corespunzătoare a pielii
O îngrijire delicată și constantă a pielii contribuie la menținerea sănătății barierei cutanate și la reducerea riscului de leziuni. Printre obiceiurile benefice se numără:
- menținerea pielii curate și hidratate
- evitarea substanțelor chimice puternice sau a frecării agresive
- utilizarea pansamentelor de protecție pe zonele vulnerabile, dacă este necesar
O piele sănătoasă este mai rezistentă și mai puțin predispusă să reacționeze excesiv la factori declanșatori minori.










 Urmareste-ne pe Google News
Urmareste-ne pe Google News