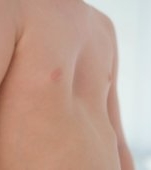
Ce este prurigo actinic
Prurigo actinic este o afecțiune dermatologică cronică, caracterizată printr-o reacție anormală a pielii la expunerea la soare. Practic, este o formă de fotosensibilitate în care radiațiile ultraviolete (UV) declanșează leziuni cutanate intens pruriginoase (care provoacă mâncărime).
Boala apare de obicei în copilărie sau adolescență, dar poate persista și la vârsta adultă. Este mai frecventă la persoanele cu predispoziție genetică și la cele care trăiesc în zone cu expunere solară intensă.
Primele descrieri clinice clare despre prurigo actinic au apărut în literatura medicală din a doua jumătate a secolului XX, mai ales între anii 1950–1970. În acea perioadă, dermatologii au început să observe un tip particular de erupție cutanată declanșată de soare, frecvent întâlnită la anumite populații din America Latină (în special în Mexic și America Centrală) și la unele grupuri indigene din America de Nord și de Sud.
Pe măsură ce cazurile au fost studiate mai atent, afecțiunea a fost separată de alte boli de fotosensibilitate și a primit denumirea de „prurigo actinic”, fiind recunoscută ca o entitate clinică distinctă în a doua jumătate a secolului XX. Ulterior, cercetările au arătat și o posibilă componentă genetică (asociată în unele cazuri cu predispoziții imunologice), ceea ce a ajutat la înțelegerea mai bună a bolii.
Cauzele care provoacă prurigo actinic
Prurigo actinic este o afecțiune complexă, iar cauza exactă nu este pe deplin elucidată. În prezent, este considerată o boală de fotosensibilitate cu componentă imunologică și genetică, în care pielea reacționează exagerat la expunerea la radiațiile ultraviolete (UV). Mai mulți factori contribuie la apariția ei, interacționând între ei.
1. Reacția sistemului imunitar la lumina solară
Unul dintre mecanismele centrale este reacția anormală a sistemului imunitar la lumina solară. La persoanele afectate, radiațiile UV modifică anumite proteine din piele, iar sistemul imunitar le percepe ca „străine”. Acest răspuns declanșează inflamație locală intensă, care duce la apariția leziunilor pruriginoase (care provoacă mâncărime). Practic, organismul reacționează exagerat la un factor normal, cum este soarele.
2. Predispoziția genetică
Un rol important îl are și predispoziția genetică. Boala este mai frecventă în anumite familii și în anumite populații (de exemplu, la unele grupuri indigene din America). Aceasta sugerează existența unor variante genetice care influențează modul în care sistemul imunitar răspunde la expunerea solară. Totuși, genele implicate nu sunt complet identificate.
3. Expunerea la radiații UV
Expunerea la radiații UV este factorul declanșator principal. De obicei, simptomele apar sau se agravează în sezonul cald, când expunerea la soare este mai intensă. Chiar și expunerea relativ scurtă poate declanșa leziuni la persoanele sensibile. Zonele expuse (față, gât, brațe) sunt cele mai afectate.
4. Hipersensibilitate imunologică
În mod normal, pielea tolerează expunerea la soare fără o reacție inflamatorie importantă. În prurigo actinic însă, sistemul imunitar „interpretează greșit” anumite modificări produse de UV în structura pielii (de exemplu, proteine modificate sau celule afectate) și le consideră ca fiind agresori. Ca urmare, declanșează o reacție de apărare intensă, chiar dacă nu există un agent infecțios real.
Această reacție este în principal mediată de celulele imune (în special limfocitele T), ceea ce o încadrează în zona reacțiilor de tip întârziat. Asta explică de ce simptomele nu apar imediat după expunerea la soare, ci la ore sau chiar zile distanță.
Rezultatul acestei activări imune este inflamația pielii: apar papule, noduli și o senzație intensă de mâncărime (prurit). Practic, sistemul imunitar menține un „foc inflamator” local, care persistă atâta timp cât pielea continuă să fie expusă la factorul declanșator sau după ce acesta a acționat.
5. Factorii de mediu
Factorii de mediu pot influența severitatea bolii. De exemplu, locuirea în regiuni cu radiație UV ridicată, expunerea frecventă fără protecție solară sau activitățile în aer liber pot agrava evoluția. De asemenea, unele studii sugerează că deficiențele nutriționale sau modificările hormonale ar putea influența răspunsul pielii, deși dovezile sunt limitate.
Simptomele prurigo actinic
Prurigo actinic se manifestă în principal printr-un tablou clinic legat de expunerea la soare, iar simptomele sunt destul de caracteristice pentru o boală de fotosensibilitate cronică.
Cel mai important simptom este mâncărimea intensă (prurit), care apare pe zonele expuse la radiațiile solare. Aceasta poate fi foarte severă și persistentă, determinând pacientul să se scarpine frecvent, ceea ce agravează leziunile cutanate.
Pe piele apar leziuni variate, de obicei papule (bubițe mici, roșii sau rozalii), noduli sau plăci îngroșate. Acestea sunt localizate mai ales pe față, frunte, nas, obraji, gât, urechi, buze și uneori pe antebrațe sau mâini — adică zonele expuse direct la soare.
Un semn frecvent este că leziunile apar sau se agravează după expunerea la soare, uneori la câteva ore sau zile după expunere. Acest tipar sezonier este foarte tipic: simptomele se intensifică primăvara și vara și se ameliorează în sezonul rece.
Din cauza scărpinatului repetat, pielea poate prezenta excoriații (zgârieturi), cruste, îngroșare (lichenificare) și, în timp, chiar cicatrici sau modificări de pigmentare. Buzele pot fi afectate și ele, ducând la inflamație cronică (cheilită actinică), iar în unele cazuri pot apărea fisuri dureroase.
Unii pacienți pot avea și senzație de arsură sau disconfort la nivelul pielii expuse, nu doar mâncărime. În cazuri cronice, aspectul pielii poate deveni mai îngroșat și mai aspru, din cauza inflamației repetate.
Diagnosticul prurigo actinic
Diagnosticul pentru Prurigo actinic se bazează în principal pe evaluarea clinică, completată uneori de investigații dermatologice și teste pentru excluderea altor boli de fotosensibilitate.
1. Anamneza
Primul pas este anamneza detaliată. Medicul va întreba când apar leziunile, cum evoluează și mai ales dacă există o legătură clară cu expunerea la soare. Un element foarte sugestiv este apariția sau agravarea simptomelor la câteva ore sau zile după expunerea la radiații UV, cu ameliorare în perioadele fără expunere solară. De asemenea, istoricul familial și debutul în copilărie sau adolescență sunt indicii importante.
2. Examenul clinic
Examenul clinic are un rol esențial. Dermatologul observă tipul leziunilor (papule, noduli, excoriații, cruste) și distribuția lor tipică pe zonele expuse la soare: față, nas, obraji, buze, urechi și mâini. Aspectul cronic, cu semne de scărpinat și îngroșare a pielii, susține diagnosticul.
3. Teste suplimentare
Pentru confirmare și excluderea altor afecțiuni, se pot face teste suplimentare. Fototestarea (phototesting) ajută la evaluarea sensibilității pielii la UV și poate evidenția o reacție anormală la expunerea controlată la lumină. În unele cazuri, se folosesc teste de fotoprovocare, unde o zonă mică de piele este expusă la UV pentru a observa reacția.
4. Biopsia cutanată
Biopsia cutanată poate fi necesară atunci când diagnosticul nu este clar. Aceasta nu arată o leziune specifică exclusiv prurigo actinic, dar poate evidenția inflamație cronică, infiltrat limfocitar și modificări compatibile cu o dermatoză de fotosensibilitate.
De asemenea, medicul va exclude alte boli similare, cum ar fi lupusul eritematos cutanat, urticaria solară sau alte forme de erupții polimorfe la lumină. Acest pas este important, deoarece simptomele pot semăna între ele, dar tratamentul diferă.
Tratamentul prurigo actinic
Tratamentul pentru prurigo actinic nu are o singură schemă curativă, deoarece este o afecțiune cronică de fotosensibilitate. Obiectivele sunt reducerea expunerii la factorul declanșator (UV), controlul inflamației și ameliorarea pruritului.
Protecția solară
Prima și cea mai importantă măsură este protecția solară strictă. Aceasta include evitarea expunerii directe la soare, mai ales în orele de intensitate maximă, purtarea de haine protectoare (pălării cu bor larg, mâneci lungi, materiale dense) și utilizarea constantă a cremelor cu spectru larg de protecție (UVA și UVB), cu SPF ridicat. În multe cazuri, această măsură este esențială pentru prevenirea apariției leziunilor.
Tratamente topice antiinflamatoare
Pentru controlul simptomelor acute, se folosesc tratamente topice antiinflamatoare, în special corticosteroizi locali. Acestea reduc inflamația și mâncărimea, mai ales în puseele active. Uneori pot fi utilizate și inhibitori de calcineurină topici (de exemplu tacrolimus), în special pe zone sensibile precum fața.
Antihistaminice orale
Pentru pruritul sever, pot fi administrate antihistaminice orale, deși eficiența lor este variabilă, deoarece mâncărimea din prurigo actinic nu este întotdeauna mediată histaminic. În cazurile persistente, se pot folosi medicamente care acționează pe sistemul nervos sau pe inflamație, la recomandarea dermatologului.
Fototerapia de desensibilizare
Fototerapia de desensibilizare (expunere controlată la UV în doze progresive) poate fi utilizată în unele cazuri pentru a „antrena” pielea să tolereze mai bine lumina solară. Totuși, aceasta trebuie făcută strict sub supraveghere medicală.
Tratamente sistemice
În formele moderate sau severe, se pot utiliza tratamente sistemice. Acestea pot include corticosteroizi pe termen scurt, antimalarice (precum hidroxiclorochina) sau alte medicamente imunomodulatoare, în funcție de severitate și răspunsul pacientului. Alegerea depinde de evaluarea dermatologului.
Îngrijirea pielii
Un rol important îl are și îngrijirea pielii: emoliente pentru refacerea barierei cutanate, evitarea traumatizării prin scărpinat și tratarea eventualelor infecții secundare care pot apărea pe leziunile excoriate.









 Urmareste-ne pe Google News
Urmareste-ne pe Google News